OBSAH:
- Které části oka jsou zodpovědné za vidění?
- Jak oko spolupracuje s mozkem?
- Jaký je postupný proces, při kterém lidské oko vidí?
- Jak dobře vidí lidské oko?
- Je lidské oko přesnější než fotoaparát?
- Jaké je nejlepší možné vidění?
- Jak ovlivňuje modré světlo vidění lidského oka?
- Vidí lidské oko vše kolem nás?
- Co lidským okem nevidíme?
- Existují barvy, které lidské oko nevidí?

Lidské oko je složitý orgán, který využívá různé části oka k přeměně světla na obraz. Části oka, které jsou zodpovědné za vidění, jsou rohovka, duhovka, zornice, čočka, sítnice a zrakový nerv.
Fungování oka má mnoho aspektů, přičemž každá část anatomie je rozhodující pro příjem světla z objektů a jeho přenos do mozku. To, jak dobře lidské oko vidí, závisí na určitých faktorech, jako je zdravotní stav oka, ostrost vidění a také na tom, kolik světla je přítomno a jak je jejich vidění zastíněno.
Stručně řečeno, lidské oko funguje tak, že světlo vstupuje do oka, prochází rohovkou, která světlo ohýbá. Světlo pak prochází čočkou a soustředí se na sítnici, která ho převádí na elektrické signály, jež putují ze sítnice do zrakového nervu a nakonec do mozku, který tyto signály převádí na obrazy, které vidíme.
Přečtěte si další informace o tom, jak vidění funguje a čeho je lidské oko schopno.
Které části oka jsou zodpovědné za vidění?
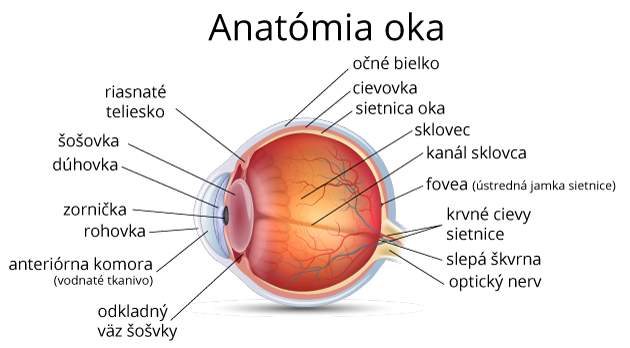
Části oka, které jsou zodpovědné za vidění, jsou rohovka, duhovka, zornice, čočka, sítnice a zrakový nerv. Tyto části spolupracují a pomáhají lidem vidět obrazy tím, že posílají zrakové informace přijaté okem do mozku. Části oka odpovědné za vidění jsou uvedeny níže.
- Rohovka: Rohovka je část oka, která pomáhá zaostřovat světlo. Je to průhledná vnější vrstva, která se nachází v přední části oka.
- Duhovka: Duhovka je barevná část oka, která se nachází za rohovkou. Duhovka řídí množství světla, které vstupuje do oka zornicí.
- Zornice: Zornice je černý kruh uprostřed oka a je zodpovědná za množství světla, které vstupuje do oka, a nachází se v duhovce.
- Čočka: Čočka, známá také jako krystalická čočka, je průhledná struktura, která pomáhá oku zaostřit světlo na sítnici.
- Sítnice: Sítnice je struktura v oku, která se nachází v zadní části oční koule. Její hlavní funkcí je převádět světlo, které vstupuje do oka, na obraz, který je pak odesílán do mozku.
- Zrakový nerv: Zrakový nerv je součástí oka i centrálního nervového systému těla. Přenáší veškeré zrakové informace do mozku.
Následující obrázek znázorňuje anatomii oka a ukazuje jednotlivé části, které jsou zodpovědné za vidění.
Jak oko spolupracuje s mozkem?
Oko a mozek spolupracují, aby umožnily vidění. Mozek je nedílnou součástí fungování vidění, protože podle časopisu Discovery Eye mozek převádí to, co vidíme, na něco, čemu můžeme rozumět. Podle National Eye Institute tento proces funguje tak, že buňky v oku zvané fotoreceptory přeměňují světlo dopadající na sítnici na elektrické signály, které putují zrakovým nervem do mozku. Když mozek tyto signály přijme, převede je na obrazy, které lidé vidí.
Mozek je také velmi důležitý pro to, co vidíme, protože obrací obrazy správným směrem. Když světlo dopadá na sítnici, to, co vidíme, je vzhůru nohama, takže mozek je zodpovědný za otočení obrazů na správnou stranu.
Jaký je postupný proces, při kterém lidské oči vidí?
Postupný proces, jak lidské oko vidí, je následující: rohovka umožňuje světlu vstoupit do oka, zornice se přizpůsobí podle intenzity světla, čočka nasměruje a zaostří světlo na sítnici, sítnice přijme zaostřené světlo a zrakový nerv přenese zrakovou informaci do mozku. Postupný proces vidění je znázorněn níže.
- Rohovka umožňuje vstup světla do oka: rohovka je část oka, která pomáhá světlu vstupovat do oka. Rohovka kontroluje množství světla vstupujícího do oka a zaostřuje přijaté světlo.
Zornice se přizpůsobuje podle intenzity světla: Zornice se zužuje a rozšiřuje, aby propouštěla světlo, a přizpůsobuje se tak intenzitě světla. - Čočka usměrňuje a zaostřuje světlo na sítnici: Čočka funguje tak, že směruje a zaostřuje světlo na sítnici. Čočka, známá také jako krystalická čočka, je čirá část oka umístěná za duhovkou.
- Sítnice přijímá zaostřené světlo: Sítnice je vrstva tkáně v zadní části oka, která přijímá světlo, jež čočka zaostřuje na sítnici. Sítnice je část oka, která převádí světlo na elektrické impulsy.
- Zrakový nerv přenáší zrakové informace do mozku: Zrakový nerv se nachází v zadní části oka a je to část oka, která přenáší zrakové informace z oka do mozku.
Světlo je pro lidské oko klíčové, protože bez něj bychom nic neviděli. Podle učebnice The Physics Classroom lidské oko vidí díky světlu z předmětů, které se pohybují prostorem a dostávají se k našim očím.
1. Díky rohovce se světlo dostává do oka
Rohovka se nachází v přední části oka, kryje duhovku, zornici a přední komoru a je částí oka, která umožňuje světlu proniknout do oka.
Čirá vnější vrstva rohovky je tvořena kolagenem a vodou. Rohovka je prvním kontaktem světla s lidským okem. A její hlavní funkcí je řídit množství světla vstupujícího do oka a zaostřovat přijaté světlo. Když světlo vstupuje do rohovky, ohýbá a láme světlo. Když světlo vstupuje do oka přes rohovku, putuje k čočce.
2. Zornice se přizpůsobuje intenzitě světla.
Když světlo vstupuje do oka, zornice se přizpůsobuje tím, že se zvětšuje nebo zmenšuje podle intenzity světla. Zornice je část oka, která je černým kruhem umístěným přímo ve středu oka a je kryta rohovkou a obklopena duhovkou, což je barevná část oka. Zornice umožňuje průchod světla, aby jej oční čočka mohla zaostřit na sítnici a přenést na obraz. Podle Národního očního institutu duhovka řídí, kolik světla zornice do oka propustí.
3. Čočka usměrňuje a zaostřuje světlo na sítnici.
Čočka je další částí oka, která je zodpovědná za vidění a funguje tak, že směruje a zaostřuje světlo na sítnici. Čočka, známá také jako krystalická čočka, je čirá část oka, která se nachází za duhovkou.
Podle Národního očního institutu čočka spolupracuje s rohovkou a zaostřuje světlo tak, aby se správně dostalo na sítnici. Čočka přijímá světlo obrazů obráceně a při přenosu do mozku zrakový nerv obraz otočí tak, aby byl na správné straně. Čočka díky své přirozené pružnosti mění svůj tvar, aby promítla přijaté světlo přímo na sítnici a zahájila tak proces přeměny vnějšího světla na vnímatelný obraz.
4. Sítnice přijímá zaostřené světlo
Sítnice je vrstva tkáně v zadní části oka, která přijímá světlo zaostřené na sítnici čočkou. Podle National Eye Institute je sítnice část oka, která převádí světlo na elektrické impulsy. Tyto impulsy jsou pak přenášeny zrakovým nervem do mozku a vytvářejí obraz, který lidé vidí. Sítnice se skládá ze dvou částí, první je žlutá skvrna, která je nedílnou součástí vidění, protože vnímá blízké záběry a malé detaily. Druhou je periferní sítnice, která je zodpovědná za periferní vidění, tedy za vidění mimo centrální vidění člověka.
5. Zrakový nerv přenáší zrakové informace do mozku.
Zrakový nerv je důležitou součástí zrakového nervu, který se skládá z milionů nervových vláken a přenáší zrakové informace z oka do mozku. Zrakový nerv je největším smyslovým nervem v oku a je součástí centrálního nervového systému, jak popisuje National Eye Institute.
Tento dlouhý nerv vychází ze zadní části oka a spojuje se přímo s mozkem. Když sítnice převádí světlo na elektrické signály, jsou tyto signály posílány do zrakového nervu, který pak putuje do mozku, kde nakonec mozek tyto signály převádí na obraz. Zrakový nerv je důležitou součástí toho, co lidé vidí, protože bez něj by mozek nedostával žádné zrakové informace.
Jak dobře vidí lidské oko?
Lidské oči vidí velmi dobře v mnoha ohledech, například vnímají detaily, vzdálenost a barvy. Pokud jde o vzdálenost, podle Guinnessovy knihy rekordů vidí lidské oko na vzdálenost 275 mil, což je přibližně 443 kilometrů. Většinu času je vzdálenost, do které vidíme, přerušena horizontem, což znamená, že bychom mohli vidět dále, ale kvůli zakřivení Země je náš pohled zkrácen.
To, jak dobře lidské oči vidí, může být ovlivněno zdravotním stavem oka a ostrostí zraku člověka. Některá oční onemocnění mohou ovlivnit zrak člověka a potenciálně vést k částečné nebo úplné ztrátě zraku. Mezi tato oční onemocnění patří glaukom, věkem podmíněná makulární degenerace, šedý zákal a diabetická retinopatie. Pokud jde o zrakovou ostrost, jedná se o měření ostrosti a jasnosti vidění člověka. Zraková ostrost může být snížena v důsledku refrakčních vad, jako je krátkozrakost, dalekozrakost nebo astigmatismus.
Je lidské oko přesnější než fotoaparát?
Je obtížné určit, zda je lidské oko přesnější než fotoaparát, protože existuje mnoho aspektů vidění a snímání obrazu, které lze porovnávat. Podle Cambridge in Colour, vzdělávací komunity pro fotografy, existují tři hlavní rozdíly mezi lidským okem a fotoaparátem. Prvním je zorný úhel, druhým detail a rozlišení a nakonec citlivost a dynamický rozsah.
Jedním z podstatných rozdílů je to, jak vnímá detail oko a jak fotoaparát. Detail fotoaparátu se měří v megapixelech, které v podstatě popisují, jak jasný je zachycený obraz. Lidské oko nezachycuje obraz stejným způsobem jako fotoaparát, protože naše mysl nevnímá obraz v megapixelech, ale spíše v tom, co je nejvíce zapamatovatelné, ať už jsou to barvy, textury nebo kontrast. Cambridge in Colour to popisuje slovy, že oči vytvářejí mentální obraz, přičemž detaily jsou ukazatelem toho, co bylo pro člověka nejzajímavější.
Jaké je nejlepší možné vidění?
Na otázku, co je nejlepší možné vidění, neexistuje jednoznačná odpověď, ačkoli vidění 20/20 se měří jako normální vidění, takže lze usuzovat, že osoba s lepším viděním než 20/20 má nadprůměrné vidění.
Zraková ostrost 20/20 je měřítkem zrakové ostrosti člověka ve stopách, což je ostrost a jasnost jeho vidění. Měření se určuje pomocí písmenkové tabulky, která se používá při vyšetření zraku u optometristy. Hodnota 20/20 neznamená nejlepší možné vidění, protože lidé mohou mít lepší zrak, než je tato hodnota měření.
Například člověk může mít zrak 20/15, což znamená, že vidí jasně na vzdálenost 20 metrů, zatímco člověk se zrakem 20/20 by musel vidět na vzdálenost 15 metrů.
Jak modré světlo ovlivňuje vidění lidského oka?
Modré světlo nemá přímý vliv na vidění lidského oka, spíše existují určité důkazy, že může způsobit jeho poškození. Podle Kalifornské univerzity může dlouhodobé vystavení modrému světlu způsobit poškození buněk oční sítnice, což může vést ke vzniku některých očních onemocnění, jako je věkem podmíněná makulární degenerace a šedý zákal. Existuje také výzkum Národního očního institutu, který naznačuje, že dětské oči absorbují více modrého světla z digitálních zařízení, což je ohrožuje více než dospělé.
Ke zmírnění účinku modrého světla lze nosit brýle, protože čočky jsou navrženy tak, aby do určité míry blokovaly modré světlo vyzařované z digitálních obrazovek, jako je počítač, notebook nebo chytrý telefon.
Vidí lidské oko vše kolem nás?
Ne, lidské oko nevidí vše kolem nás, protože oči mají určitá omezení. Například bez pomoci mikroskopu nevidíme bakterie a nevidíme rádiové vlny. Lidské oko však může vidět velké vzdálenosti v závislosti na dalších faktorech, jako je světlo, zakřivení Země a zdravotní stav a ostrost zraku člověka.
Co nemůžeme vidět lidskýma očima?
Lidské oči mají mnoho omezení, což znamená, že některé věci nevidí. Podle Rochesterské univerzity patří mezi omezení lidského oka jeho schopnost shromažďovat světlo; oko není schopno ukládat obrazy jako fotoaparát. Oči mají také omezenou frekvenční odezvu, což znamená, že vidí pouze elektromagnetické záření ve viditelných vlnových délkách.
Existují barvy, které lidské oko nevidí?
Ano, existují barvy, které lidské oko nevidí. Podle Evropské kosmické agentury existuje velká část světelného spektra, kterou lidské oko nevidí, například infračervené a ultrafialové barvy.
Jak popisuje společnost Pantone, oko vnímá barvy tak, že barvy jsou pohlceny nebo se odrážejí na povrchu předmětů, což znamená, že předměty nemají přirozenou barvu. Podle společnosti Pantone vědci odhadují, že lidské oko dokáže vnímat přibližně milion různých barev.
.png)